Carbohidratos.
Introducción.
Los Carbohidratos en los organismos vivos son muy importantes, vamos hablar de los Seres Humanos y en esta sección nos vamos a enfocar en la cavidad bucal .Cuando el ameloblasto termina su diferenciación secreta la cutícula de Nasmyth o cutícula primaria del esmalte, que es una capa de escamas sin núcleo que recubre el diente recién emergido, pero en los dientes adultos ha desaparecido por el desgaste. la masticación y la limpieza. Mientras perdura la membrana de Nasmyth el esmalte no entra en contacto con la saliva, pero cuando la membrana desaparece el esmalte queda recubierto por una capa de glucoproteínas salivales que se adhieren selectivamente a la hidroxiapatita del esmalte, constituyénde la película adquirida.
La película adquirida es una cutícula delgada (10µm de espesor) de naturaleza orgánica, estéril y acelular, que recubre todas las superficies del medio bucal, cemento, mucosas, epitelio bucal, obturaciones, aparatos protéticos, restauraciones y prótesis metálicas o acrílicas. La profilaxis dental profesional elimina toda la materia orgánica y las bacterias de la superficie pero cuando el esmalte vuelve a contactar con la saliva, en cuestión de segundos vuelve a reconstituir la película adquirida.
Composición Química.
La película adquirida es una membrana compuesta de proteínas, glúcidos y lípidos, los dos primeros bajo la forma de glucoproteínas y algunas biomoléculas o sus residuos actúan como receptores para la adeherencia de gérmenes bucales. En la película adquirida se encuentran mucinas de lato peso molecular, proteínas ricas en prolina como las PRP1, PRP2, PRP3, PRP4, PIFs, PRPf), estaterinas, histatinas, cistatinas, IgA secretora, amilasa, en menor proporción seroalbúmina, IgG, IgM, diversasa fracciones del complemento y glucosiltransferansa de origen microbiano, también algunas enzimas en saliva hacen proteólisis parcial de las proteínas y estos fragmentos se adhieren a la hidroxiapatita.
Los componentes glucídicos de la película adquirida tienen principalmente azúcares como la glucosa, galactosa, fucosa y aminoazúcares como glucosamina, galactosamina, en menor proporción participan también otros glúcidos derivados, como el ácido siálico , existen indicios que estos gluísidos se involucran en el proceso de colonización, dado que muchas de las adhesinas de la superficie microbiana se unen a la porción glucídica de los receptores localizados en la Película adquírida.
Los lípidos representan alrededor del 20% de la película adquirida. Tiene glucolpipidos, glicéridos y colesterol ,ácidos grasos libres, y fosfolípidos (fosfoglicéridos y esfingomielinas). La extracción de la fracción lipídica reduce casi a la mitad la capacidad de la película de retardar la difusión de ácido láctico; este efecto se revierte prácticamente en su totalidad al reincorporar los lípidos de la Película adquirida. Debido al carácter hidrofóbico de sus moléculas, los lípidos podrían prevenir la desmineralización por la doble propiedad de regular la difusión de los ácidos originados por la fermentación bacteriana de azúcares y a la vez modular la colonización de la superficie dental .
Mecanismo de Acción.
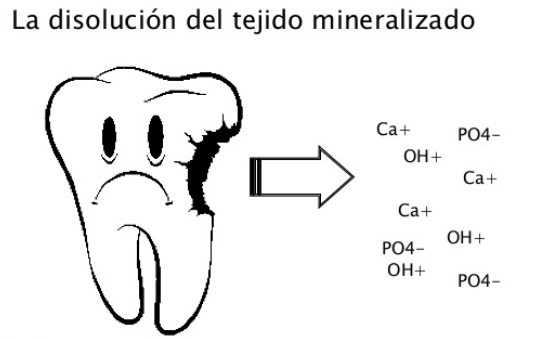
La zona superficial más externa del diente que contacta con la saliva es el esmalte, un tejido de origen ectodérmico de gran dureza, que contiene una estructura especial: los prismas adamantinos, los cuales están formados por cristales de hidroxiapatita. Este compuesto mineral constituye el 95% del peso del esmalte, el resto del tejido por materia orgánica y agua . En su composición participan tres especies iónicas en proporciones definidas, lo cual da lugar a la siguiente relación molar:
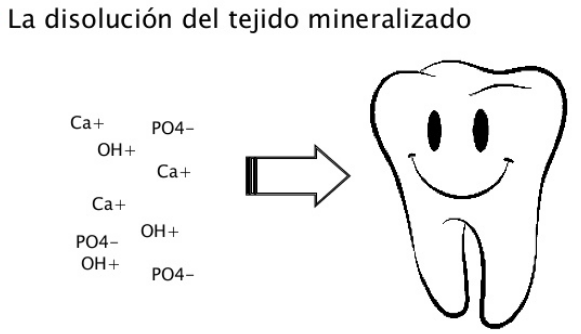
(Ca ++)10 (PO4 –3)6(OH–)2También pueden estar presentes otros iones (Na+, K+, Mg++, F–, Cl–, CO3=) ya sea formando parte de la red cristalina o bien adsorbidos en su superficie. Al exponer superficialmente tanto iones positivos (Ca2+) como iones negativos fosfato (PO4)3–), es anfótera, esto es, puede reaccionar como ácido y como base, aunque su carga generalmente es negativa debido a que los grupos fosfato, se encuentran más superficialmente que los grupos de calcio. En presencia de agua o saliva, la carga negativa del esmalte se neutraliza por iones de carga contraria, principalmente iones calcio (90%) e iones fosfato (10%), que se unen, respectivamente, a los grupos fosfato y calcio de la hidroxiapatita formando una capa de iones que se denomina «capa de hidratación o de Stern»
El esmalte dentario es un sistema dinámico capaz de hacer un intercambio iónico con la saliva, fenómenos de disolución (desmineralización ) y precipi tación( remineralización) e interacciones con los componentes orgánicos de saliva, del fluido gingival y de los microorganismos bucales.
La formación de la película adquirida involucra una combinación de diversas fuerzas de unión (iónicas, hidrofóbicas, enlaces por puente de hidrógeno y atracciones de tipo van der Waals, que se establecen entre las superficies bucales ;esmalte dental, cemento, mucosas, y los componentes orgánicos que se encuentran dispersos en la saliva. Como la superficie externa del esmalte dental está cargado negativamente debido a la acumulación de los grupos fosfatos de la hidroxiapatita, para neutralizar esas cargas se retienen iones calcio provenientes del medio, los cuales a su vez sirven de “puente” que posibilitan la unión de los componentes de la saliva y del líquido crevicular a través de sus grupos aniónicos como ;carboxilatos, fosfatos, sulfatos.
a composición iónica de esta capa dependerá del pH, fuerza iónica y tipo de iones presentes en la solución salival. Sobre la capa de hidratación de Stern se adsorben glucoproteínas ácidas y básicas provenientes de la saliva y, en menor medida, de las bacterias orales, que dando así constituida el Biofilm. Las glucoproteínas ácidas, con iones -COO– (carboxilo), se absorben a los iones Ca2+ de la capa de Stern o a otros
cationes, mientras que las básicas, con grupos NH4+(amonio) interaccionan con los anteriores de la capa
de Stern, fundamentalmente con el ión PO4 3., Estas reacciones intervienen las fuerzas de Van del Waals. Además reduce el desgaste dentario debido a las fuerzas de fricción que se desarrollan durante la masticación y por la presencia de mucoproteinas hidrófilicas posee la propiedad de retener agua, evitando la desecación de las superficies adyacentes, a pesar de la saliva está sobresaturasa de calcio y de fosfato, la presencia de la película adquirida de inchibidores de la precipitación como estaterinas y proteínas ricas en prolina. evita que ocurra el depósito de compuestos minerales insolubles sobre las superficies dentales, preveniendo la formación del cálculo dental,
Todas las superficies de la cavidad oral están expuestas continuamente a las bacterias, siendo la saliva, junto con el rozamiento de los labios, mejillas y lengua sobre dichas superficies (autoclisis), los mecanismos que tratan de controlar y limitar la contaminación bacteriana. Sin embargo, algunas áreas dentarias quedan fuera de esta acción de limpieza, especialmente el margen gingival que se extiende en el espacio interproximal, las superficies proximales y las fosas, surcos, hoyos y fisuras, siendo en estas localizaciones donde se concentrarán las bacterias y donde se desarrollará de forma incontrolada la placa bacteriana.
La placa bacteriana no es visible a simple vista, precisándose para su identificación la aplicación de sustancias reveladoras de placa, como la eritrosina al 0,5% . Las sustancias reveladoras de placa suelen presentarse en pastillas y, más rara vez, como líquido. Una vez introducida la pastilla de revelador en la boca, debe ser masticada hasta disolverla, enjuagándose bien con la saliva producida durante un minuto, procurando que la saliva bañe uniformemente todas las superficies dentarias. A continuación deben realizarse uno o dos enjuagues con agua e, inmediatamente, procederse a la valoración de la placa teñida.
Las primeras bacterias son atraídas de forma inespecífica a la película adquirida depositada sobre las superficies bucodentarias por fuerzas intermoleculares débiles. Las bacterias que componen la placa están rodeadas por un «glucocalix» (capa de glucoproteínas de superficie) situado por fuera de su membrana celular compuesto por polisacáridos complejos sintetizados por las propias bacterias, destacando la presencia de glucanos y levanos. Estos polisacáridos tienden a unirse con los glucocalix de bacterias vecinas y a componentes de la película adquirida. Concretamente uno de los glucanos, el dextrano, sintetizado a partir de la sacarosa de la dieta por intervención del enzima extracelular del Streptococcus mutans glucosil-transferasa, tiene una alta viscosidad dando consistencia a la matriz.
Un factor importante es la cantidad de bacterias en saliva, por ejemplo S,sanguis solo basta con una concentración de 1000 bacteria/ml en saliva ya que posee una enzima que se llama sialidasa la cual rompe la sialoproteina de la saliva la vuelve soluble y se adhiere al aesmalte y sin embargo para que se una el Smutans se requieren 10000 bacterias /m .Las lectinas, proteínas presentes en el glucocalix bacteriano, actúan como puentes de unión entre los glucanos de los glucocalix de bacterias próximas. Los actinomices y los leptotrix se adhieren así a S. mutans, Veillonella alcalescens y a las fusobacterias.
La colonización se produce de forma secuencial en un proceso que recibe el nombre de «sucesión autógena bacteriana» consistente en que unas especies bacterianas van agotando sus nutrientes y acumulando sustancias de desecho, modificando el microambiente del entorno y preparando el terreno para la proliferación de otras especies bacterianas que utilizarán como nutrientes las sustancias de deshecho de las cepas bacterianas precedentes
Esta placa primaria tiene un metabolismo predominantemente aerobio en el que las especies grampositivas aerobias se desarrollan sin problemas, aunque también coexisten bacterias anaerobias facultativas que se adaptan, Durante el segundo día las bacterias inicialmente acumuladas van a ser invadidas por numerosos filamentos que se orientan perpendicularmente a la superficie, iniciándose así el proceso de sucesión microbiana autógena. La disminución de la presión parcial de oxígeno (pO2) de la placa bacteriana va preparando el medio a los anaerobios, apareciendo así los primeros microorganismos como, Actinomyces y Nocardias. Pasadas 48 horas se detectan ya formas bacilares (Actinobacillus), coco-bacilares y diplococos gramnegativos (Neisserias). A los 4 días se observa la proliferación de bacilos fusiformes (fusobacterias), bacteroides, difteroides y hongos filamentosos (leptotrix),. A los 7 días se desarrollan espiroquetas (espirilos y treponemas), comenzando la maduración de la placa, que terminará aproximadamente pasadas dos semanas
Superficialmente predominan las bacterias aerobias, en la zona intermedia las facultativas y en la zona más interna las anaerobias. A los quince días la placa ya ha madurado y su composición microbiana no se modificará cualitativamente sino sólo cuantitativamente. Entre las bacterias que forman la placa madura, aproximadamente el 40% son hongos filamentosos de las especies Leptotrix (L. buccalis y L. racemosa), Actinomyces (A. viscosus, A. israelii y A. naeslundi) y Nocardias. Las bacterias que proliferan representan el 60% del total y son de la especie Streptococcus (S. mutans, S. sanguis, S. salivarius, S. mitis), Enterococcus, Veillonellas, Neisserias, Lactobacillus, Bacteroides (B. melaninogenicus, que segrega colagenasa y es periodontopático), Vibrio y Spiroquetta.
Los microorganismos del biofilm tienen varios sustratos como potasio, sodio, fosfato, magnesio, flúor y calcio. De la saliva proceden las glucoproteínas, así como la urea, las inmunoglobulinas y los aminoácidos libres o combinados. De las bacterias proceden proteínas con actividad enzimática como proteasas, hialuronidasas, condroitinsulfatasas y ureasas, así como algunos aminoácidos libres.
Los microorganismos del Biofilm utilizan como principal sustrato a los azúcares provenientes de la dieta del huésped son los hidratos de carbono que por acción de enzimas extracelulares de la saliva o de las bacterias se transforman en disacáridos como la sacarosa (glucosa + fructosa) y la lactosa (glucosa + maltosa) y los monosacáridos glucosa y fructosa. además de favorecer la adhesión y la viscosidad de los microorganismos.
La enzima amilasa proveniente de la saliva cataliza la reacción en la que la maltosa y las dextrinas se transforman en glucosa. Las deshidrogenasas salivales transforman el polialcohol sorbitol en fructosa. La glucosiltransferasa, producida por S. mutans, transforma la glucosa en glucanos y fructosa. La fructosiltransferasa, producida por A. viscosus, transforma la fructosa en levanos o fructanos. La glucosa se transforma en polímeros simples denominados glucanos, siendo los más importantes los dextranos, con enlaces α (1.6) entre las moléculas de monosacáridos, los mutanos, con enlaces α(1-3), el glucógeno y el almidón. El dextrano producido por los estreptococos a partir de la glucosa aumenta la adherencia de la placa y la cohesión intermicrobiana.
La placa subgingival varía cualitativamente de la supragingival, aunque la más próxima al esmalte, la adherida al diente, va a estar influenciada directamente por la placa supragingival más próxima al margen dentogingival. Predomina aquí una flora grampositiva (cocos y bacilos) formada fundamentalmente por S. sanguis, S. gordinii, S. oralis, A. viscosus, A. naeslundii, y especies de Eubacterium, variando a medida que nos dirigimos hacia zonas más profundas, predominando aquí los anaerobios facultativos como Actinomyces, bacilos anaerobios gramnegativos como Eikenella corrodens o Haemophylus, y también bacterias anaerobias estrictas como Eubacterium y Veillonella
La placa bacteriana madura no presenta una composición uniforme. Aunque los gérmenes que la estructuran (hongos filamentosos) son los mismos, las bacterias que anidan en ella difieren según las zonas, especialmente a nivel subgingival, y por ello difieren también las características metabólicas, pudiéndose diferenciar según su pH y la morfopatología dos tipos de placa bacteriana: la placa acidógena-cariogénica y la placa alcalógena-periodontopática. Así, la acción patógena de la placa bacteriana se concreta en su participación como factor etiológico esencial en la caries y en la enfermedad periodontal, los dos procesos patológicos bucodentales de mayor prevalencia.
La cariogenicidad de la placa dental depende de bacterias capaces de reducir el pH hasta niveles en los que se produce desmineralización de los tejidos duros del diente. El pH que se mide en la placa bacteriana en ayunas suele ser neutro o levemente ácido (6,5-7,0 en personas con baja actividad de caries), pero disminuye rápidamente tras la exposición a azúcares y luego se va elevando hasta alcanzar el valor de reposo en 30 o 60 minutos. A un pH entre 5,2 y 5,5 la hidropiapatita se puede disolver este pH tan bajo se deb a la presencia de ácido láctico 50%, ácido acético y ácido fórmico liberados por los microorganismos, de la fermentación de los hidratos de carbono de la dieta.
La placa bacteriana es más cariogénica cuando las bacterias que la componen tienen las siguientes facultades: 1) alta capacidad de adherencia a la placa, por lo que las bacterias capaces de sintetizar polisacáridos extracelulares del tipo glucanos y levanos, muy viscosos, como es el caso del Streptococcus mutans y los Lactobacillus, tendrán mayor cariogenicidad;
2) alta acidogenicidad, es decir, gran capacidad de producir ácidos a partir de los hidratos de carbono de la dieta, capacidad que tienen principalmente los estreptococos, que liberan al medio ácido láctico que se disocia en ión lactato y protones, pero que también la tienen los Actinomyces, Bacteroides, Fusobacteria y Nocardia, entre otros;
3) alta acidofilia, que es la facultad de adaptarse y tolerar bien el medio ácido, siendo los denominados gérmenes acidúricos, como los Lactobacillus (pH < 5) y los S. mutans (pH < 5,2), los que mejor sobreviven en medios de bajo pH; y
4) capacidad de síntesis y utilización de polisacáridos intracelulares de reserva para producir ácido en ausencia de sustratos de la dieta, facultad que tiene el Streptococcus mutans. Por el contrario, las placas bacterianas en las que están presentes bacterias capaces de utilizar ácidos para su metabolismo, como es el caso de Veillonella alcalescens, que consume ácido láctico, o de producir sustancias alcalinas que aumentan el pH de la placa, como hacen los bacilos gramnegativos, tendrán una menor cariogenicidad.
La enfermedad periodontal en la placa bacteriana se caracteriza por tener una menor proporción de bacterias acidogénicas y, por el contrario, abundar en ella bacterias ureolíticas, como Neisseria, productoras de ureasas, que metabolizan sustratos nitrogenados provenientes de la saliva (urea, ácido úrico, creatinina y aminoácidos), liberando amoníaco que reacciona con el ácido carbónico para formar como producto final carbonato de amonio, que eleva el pH de la placa(14). La Veillonella alcalescens, consumidora de lactato, también suele abundar en la placa periodontopática.
Referencias Bibliograficas
Melchora, F. C., Guadalupe, L. R., & Battellino, L. J. (2007). Película adquirida salival: revisión de la literatura. Acta odontológica venezolana, 45(3), 479-486.