PROCESO SALUD-ENFERMEDAD DE CARIES DENTAL
Objetivo.”Analizar el proceso salud-enfermedad de la caries dental con el propósito de llevar a cabo las estrategias de prevención integral”
CARIES
Podemos definir a la caries como una enfermedad de etiología multifactorial y de evolución crónica que inicia después de la erupción dental afectando a los tejidos calcificados de los dientes, es causada principalmente por los ácidos provenientes de la fermentación bacteriana en sujetos con dietas altas en hidratos de carbono, su fase inicial comienza con la disolución localizada de sus estructuras inorgánicas, evolucionando hasta la desmineralización de su matriz orgánica.
El concepto básico de caries se fundamenta en el modelo de Keyes que identifica factores básicos o primarios: ambiente, el huésped, agente (los microorganismos), la interacción entre ellos y consecuentemente la enfermedad, sin embargo este modelo se ha ido modificando con los años, agregando factores como el tiempo, la participación oral como la cantidad, calidad y efecto buffer de la saliva, niveles calcio, la aplicación de fluoruros y factores personales como el estado socioeconómico, el nivel educativo, el número de visitas al odontólogo entre muchas más.
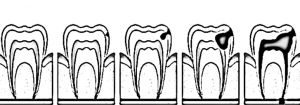
Cuando se trata de describir la historia natural de la caries partimos de la lesión inicial, que comienza con una desmineralización en la región sub-superficial del esmalte, considerada la zona más débil del diente, mientras que los ácidos se difunden a través de los espacios interprismáticos.
Su apariencia inicial, se visualiza como una mancha blanca y puede permanecer sin cambios, revertirse espontáneamente o avanzar hasta cavitarse, cuando esto ocurre la lesión es detectable clínicamente, produciéndose la invasión bacteriana iniciando la desmineralización y la rápida contaminación de la dentina, la lesión avanza en profundidad lateralmente, destruyendo la matriz de colágeno por bacterias proteolíticas. La llegada de las bacterias a la pulpa produce pulpitis, que cursa con dolor intenso. Si no se detiene se observa necrosis pulpar, el diente se oscurece y se produce una periodontitis periapical y absceso local agudo o crónico que actúa como un foco infeccioso, produciendo bacteremia e infecciones a distancia.
Una vez que se han identificado los factores de riesgo a los que esta expuesto el huésped, es necesaria la intervención preventiva en los diferentes estadios de la enfermedad, desde las medidas primarias como la promoción de la salud dando consejos higiénico- dietéticos, prácticas de protección específica como técnica de cepillado, aplicación de fluoruros, selladores de fosetas y fisuras. SI la enfermedad se encuentra en un periodo patogénico, diagnosticar y dar un tratamiento oportuno evitando lesiones secundarias antes de aplicar medidas radicales como extracciones y restauraciones complejas como prótesis fija, removible o total.
Con fines clínicos diversos autores han propuesto clasificaciones según la localización de las lesiones cariosas, si estas se encuentran en caras oclusales, caras libres, en áreas interproximales, otros las clasifican de acuerdo con las superficies involucradas simples, compuestas y complejas, algunos más las clasifican por su actividad en activas y detenidas, de las clasificaciones más conocidas está la propuesta por Black, a principios del siglo XX.
En cuanto al diagnóstico, se emplean técnicas que van desde el examen visual, la exploración táctil con explorador, la detección química, el uso de radiográficas, sin embargo, hoy en día basados en una filosofía de mínima intervención el diagnostico reconoce el empleo de técnicas poco invasivas como lo son el empleo de la sonda periodontal que evita la cavitación o fractura de áreas poco mineralizadas, se suma a esta propuesta el empleo de instrumentos de transiluminación entre otros.
La terapéutica de la caries entonces deberá basarse en un diagnóstico certero a bien de realizar restauraciones innecesarias, a la incorporación de agentes de protección específica como selladores de fosetas y fisuras, agentes remineralizantes y a la colocación de restauraciones con mínima invasión.
Fluoruros
Una de las medidas no invasivas más utilizadas en odontología son las aplicaciones de Fluoruros. Como se ha mencionado anteriormente la naturaleza del elemento Flúor permite la interacción con los tejidos dentales provocando distintas reacciones que favorecen la prevención de la caries dental al intervenir en el proceso DES/RE. Por ello la industria de los materiales dentales ofrece una variedad de productos para explotar ésta propiedad. En las pastas dentales se emplean en bajas concentraciones del 0 al 1% de monofluorfosfato de sodio, fluoruro de sodio y fluoruro estanoso. Algunos de los cementos como el silicato y el ionómero de vidrio lo poseen en su composición y se dice que tiene una interacción por difusión del cemento hacia la estructura de los dientes. Por lo que en la aplicación de cualquiera de estos materiales debe evitarse el uso de medios que funcionan como barrera a esta interacción como los barnices o liners.
Pero la forma más común de presentación para los fluoruros es en aquellos que se emplean para su aplicación tópica, los podemos encontrar como geles, barnices o espumas. Sin embargo, debe mencionarse que la cantidad en que se utiliza es determinante para pueda ser benéfico para nuestros pacientes, sin olvidar que existe el riesgo de intoxicación. Por lo que es necesario conocer más sobre este compuesto.
![]() Da click para saber más acerca de éste compuesto
Da click para saber más acerca de éste compuesto
Selladores de fosetas y fisuras
De todas las superficies dentales sólo el 12% lo constituyen las fosetas y fisuras. Sin embargo, son el 80 o 90% de la totalidad de caries presentes. Las aplicaciones de fluoruro y otros productos remineralizantes, aunque han funcionado efectivamente, debido a la constitución morfológica de las fosetas y fisuras presentan mayor acumulación bacteriana y evitan que sea la medida ideal para la prevención de la caries en esta zona. El enfoque de la odontología adhesiva ha impactado tanto en el área restauradora como la preventiva, marcando la forma de tratar a nuestros pacientes. Uno de los abordajes más importantes para la eliminación de factores predisponentes de caries dental, ha sido la eliminación de las formas anatómicas que favorecen a esta enfermedad, generando la odontotomía profiláctica.
Así también surgen los selladores de fosetas y fisuras, como resinas de base orgánica diseñados para eliminar estos posibles nichos que favorecen la aparición de la caries dental en zonas profundas. El éxito de uso de estos materiales depende de la adaptación más íntima del sellador sobre la superficie. Para tal fin estos materiales deben ser de baja viscosidad, es decir, que sean muy fluidos, y con gran capacidad de mojamiento, es decir, que tengan la capacidad de extenderse sobre la superficie fácilmente.
Los sellantes se ubican dentro de la terapéutica en la microinvasión o la no invasión, puesto que la modificación mecánica es muy poca o ninguna. La evolución de los materiales ha permitido ofertar distintos tipos de materiales como resinas sin relleno o con distintas cantidades del mismo, ionómeros, compómeros o composites fluidos. Hoy en día los más comunes están hechos a base de resinas foto activadas o bien de ionómeros vítreos. La característica de estos últimos es la unión química a la estructura dental, sin la necesidad de retención micro mecánica hecha con ácido grabador, pero exige un mayor control de la humedad durante la colocación. Contrario a ello los que involucran resinas requieren de la preparación de la superficie acondicionándola o grabándola con ácido fosfórico para generar micro porosidades donde el material se alojará y al endurecer dentro de estas irregularidades se logra la retención. Las propiedades de los materiales utilizados como selladores se asemejan a las resinas fluidas con el mínimo de material de relleno o sin él. Así mismo tienen los mismos fundamentos que las resinas compuestas por lo que el protocolo de adhesión es el mismo, exigiendo una vigilancia cada 6 meses y los mismos cuidados.
Técnica y secuencia para la colocación de selladores de fosetas y fisuras
En cuanto a la técnica iniciaremos con la selección del diente, aislamiento del diente esto puede ser con una técnica de aislamiento absoluto con dique de goma o relativo con rollos de algodón limpieza del diente: bastando con un cepillado sin pasta profiláctica o con bicarbonato y agua, como siguiente paso, el acondicionamiento del esmalte, esto se puede realizar con hipoclorito al 5.6% a modo de desproteinizar el esmalte con movimientos de frotamiento durante un minuto aproximadamente, enseguida se realiza el grabado con ácido ortofosfórico al 37% durante 20 segundos, pasado este tiempo se deberá lavar la superficie con agua de manera profusa durante 40 segundos, secar la superficie sin desecar, colocar el sellador de fosetas y fisuras con aplicadores finos, pinceles o microbrush, evitando el exceso de producto y la formación de burbujas, verificar la oclusión con papel para articular, eliminación de puntos altos o prematuros con piedra de Arkansas o puntas de goma para pulir.
Los dientes que son sellados son menos susceptibles a la caries dental, es importante asistir a revisiones con su odontólogo ya que si el sellador se pierde de manera parcial o total este debe reponerse.
![]() Da click y visualiza el contenido CPO
Da click y visualiza el contenido CPO
![]()
Si te interesa ampliar tu conocimiento sobre caries y su diagnóstico te sugerimos visites los siguientes sitios.
https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1834-7819.2007.tb00500.x
http://www.medigraphic.com/pdfs/adm/od-2007/od075i.pdf